door Kitty Kilian
Jim van Os, een van Nederlands invloedrijkste psychiaters, is boos.
Hij schreef een boek over een tragisch fenomeen: dat de Nederlandse GGZ mensen met een schizo-diagnose ernstig in de kou laat staan.
‘Je gaat op een dag met je zoon naar de psychiater en krijgt te horen dat hij schizofrenie heeft. Vervolgens ga je op zoek naar informatie. In Science lees je: ‘..once the symptoms occur they persist for the entire lifetime of the patient and are almost totally disabling’. In Nature: ‘..a debilitating neurological disorder’.’
Met als gevolg dat een adolescent of jong-volwassene die een schizo-diagnose krijgt zich doodschrikt. Zo’n 10% van de patiënten pleegt zelfmoord.
Van Os spaart zijn eigen beroepsgroep niet
‘Wetenschappelijk onderzoek toont aan dat het beloop van psychotische stoornissen extreem variabel is. Slechts bij een kleine minderheid – 20% – is sprake van een ongunstig beloop. Toch doen Noord-Amerikaanse topwetenschappers alsof een psychotische stoornis als ‘schizofrenie’ altijd een devastating brain disease is.’
En niet alleen de Noord-Amerikaanse wetenschappers: in Nederland is de situatie niet veel beter.
Maar Van Os blijft niet in zijn boosheid steken. Zijn in maart verschenen De DSM-5 voorbij! Persoonlijke diagnostiek in een nieuwe ggz is verhelderend en optimistisch.
Hij analyseert de stand van zaken, legt uit hoe het zo gegroeid is, bedenkt alternatieven en voert ze uit.
Voortvarender kan het niet.

‘We zijn allemaal acteurs in hetzelfde drama’
De DSM-5 Voorbij is een fascinerend boek om meerdere redenen.
• Het is fantastisch geschreven. Het is begrijpelijk voor leken én interessant voor professionals. Het is helder, geestig, enthousiast, boos, mild en positief tegelijk. Van Os verbindt: ‘We zijn allemaal acteurs in hetzelfde drama.’
• Het geeft inzicht in de scheefgroei in de zorg voor mensen met E.P.A.’s (ernstige psychische aandoeningen: veelal psychotische stoornissen) vanuit een economische, een politieke, een wetenschapsfilosofische, een medische en epidemiologische invalshoek, vanuit psychologische optiek en vanuit eigen waarnemingen, als psychiater, als hoofd van een pyschiatrie-afdeling van een academisch ziekenhuis en als Europees lid van een DSM-5-werkgroep over psychotische syndromen.
• Het veegt de vloer aan met tal van mythes en misverstanden over ‘schizofrenie‘.
• Het veegt de vloer aan met de op dit moment dominante biologische psychiatrie – die plaatjes maakt van de hersenen. (‘Met name onderzoek op basis van Magnetische Resonantie-beeldvorming heeft in de psychiatrie lang kunnen varen op de wow-factor, zonder dat fundamentele problemen of conceptuele zwakheden voldoende aan het licht kwamen.’)
• Het schetst het ontstaan van de DSM in de jaren 1960 – met de nobele wens om tot gestandaardiseerde diagnostische handvatten te komen – en de ontsporing: de DSM-werkgroepen werken volgens consensus, dus verandering is per definitie moeilijk. Ze zijn samengesteld op basis van de eerder bedachte diagnoses – dus ze zijn a priori conservatief. En de leden verdienen hun inkomen in organisaties en zorgvergoedingssystemen die zijn georganiseerd rond de DSM-diagnoses. Dus: yep, a priori conservatief.
• Het legt uit hoe de enthousiaste omarming van de DSM leidde tot een verkokering van de ggz, zowel in het denken van de mensen die er in werken als in het systeem binnen de instituties; hoe de DSM leidde tot een steeds uitdijende zorgvraag; hoe hij het instrument was dat de marktwerking in de psychiatrie mogelijk maakte, zodat denkbeeldige ziektebeelden de norm werden voor meetbare diagnose-behandel-combinaties. Voor deze bespreking voert het helaas te ver – maar Van Os vreest het ontstaan van een Staatspsychiatrie, nu de Inspectie voor de Gezondheidszorg in opdracht van de minister, maar in feite onder druk van de Zorgverzekeraars, zelfs de vragenlijsten voorschrijft waarmee de professionals in de GGZ de ernst van de problematiek bij de patiënten moeten scoren (hoofdstuk 6 ).

• Er is een bij vlagen hilarisch hoofdstuk over de DSM-werkgroep waarin hij zelf in 2006 zitting nam:
De expert uit China wees er fijntjes op dat symptomen als beschreven in de DSM in ongeveer 70% van de wereld weinig nut hebben.
Anderen vroegen zich af waar het optimisme van de Amerikaanse bio-dagnostiek-collega’s toch vandaan kwam, aangezien na 50 jaar intensief onderzoek nog steeds geen enkele biologische test is ontdekt voor welke psychiatrische diagnose dan ook.
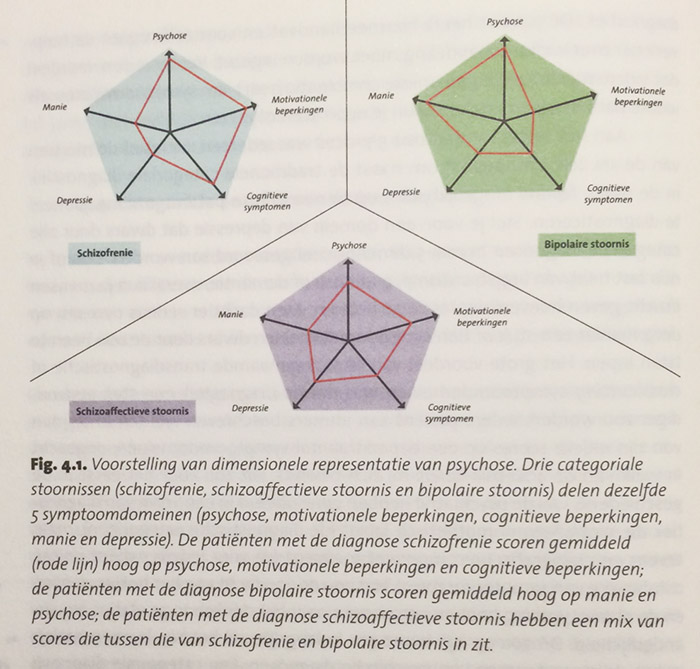
• En hij beschrijft een vernieuwende vorm van het weergeven van diagnoses: in plaats van categoriaal diagnostiseren, zoals in de DSM, kun je diagnoses ook dimensioneel aanpakken. Een dimensionele diagnose geeft aan hoeveel last iemand heeft van voor hem relevante symptomen. Een dimensionele diagnose geeft meer informatie over welke zorg iemand nodig heeft én het geeft een individueler beeld.
Van Os stelt fundamentele vragen en komt met fundamentele antwoorden.
Waartoe, vraagt hij zich af, dient een psychiatrische diagnostiek?
Niet om te bepalen wat wel of niet normaal is. Niet om te bepalen wie er wel of niet ziek is. En ook niet om labels uit te delen: ‘Een naam geven aan iemands klachten lost op zich immers niet op.’
Maar waartoe dan wel? Je hebt pas iets aan een diagnose, stelt hij, als hij informatie geeft over de zorgbehoefte van een patiënt. Want alleen de zorgbehoeften geven aan welke behandeling aansluit bij de hulpvraag. Een diagnose schizofrenie, bijvoorbeeld, classificeert wel, maar geeft niet aan wat de patiënt nodig heeft. Dát hangt samen met de specifieke symptomen: stemmen horen, somberheid, depressie, overgewicht, slapeloosheid, manie, angst enz.
De kunst is om diagnostiek zo vorm te geven dat het verhaal van de patiënt niet doodgeslagen wordt in naïeve noties van hersenziekte-hokjes, maar juist uitnodigt om na te denken over de patiënt als unieke persoon met unieke zorgbehoeften. Met andere woorden: diagnostiek moet niet alleen gericht zijn op het indelen van mensen in categorieën – nomothetisch – maar zou vooral informatie moeten geven over wat de patiënt uniek maakt ten opzichte van andere patiënten – ideografisch.

Wat is de relatie tussen diagnostiek en behandeling?
De huidige gang van zaken in de psychiatrie is: de psychiater stelt een stelt een diagnose en kiest een bijbehorende behandeling op basis van de professionele richtlijnen. Die richtlijnen zijn opgesteld vanuit kwantitatieve wetenschappelijke kennis op basis van groepsvergelijkingen.
‘Beter worden’, zegt Van Os, gaat echter over een sterk kwalitatief en hoogstpersoonlijk proces van aanpassing en over het zoeken naar een nieuwe balans. ‘Dit proces, aangeduid als ‘herstel’, gaat over het vinden van een zinvol en bevredigend bestaan met een psychiatrische aandoening.’
Algemeen geldend is het verloop van een beginfase van vroege expressie en kwetsbaarheid, via een fase van overweldigd zijn door psychische klachten, tot uiteindelijk een fase waarin men zich weer de baas voelt over het eigen leven en het syndroom op de achtergrond staat. Bij herstel gaat het om zaken als het ontwikkelen van het eigen levensverhaal, autonomie en empowerment, hoop op verandering en erkenning van de eigen ervaringsdeskundigheid binnen en buiten de GGZ.
Bij dit proces past een professional die zich bescheiden opstelt en die niet de eigen begrippenkaders als norm hanteert, die probeert met aandacht en respect aanwezig te zijn, gericht op de reductie van het lijden, die ruimte biedt voor de ontwikkeling van het eigen verhaal, waarin ervaringen een plaats krijgen in de context van de levensgeschiedenis, die oog heeft voor aspecten van weerbaarheid bij de patiënt en bereid is zich lerend op te stellen in relatie tot de ervaringsdeskundigheidvan de patiënt en diens capaciteit om zelf beslissingen te nemen.
Niet iets, stelt hij droogjes, waar ’tijdens de opleiding van GGZ-professionals altijd sterk de nadruk op ligt in deze evidencebased en registratierijke tijden.’
De wetenschap heeft een probleem met herstel
Herstel is wetenschappelijk gezien nog maar weinig onderzocht, stelt Van Os. En sceptici werpen vaak tegen dat het proces van herstel te romantisch wordt voorgesteld. Of dat sommmige cliënten zo ziek zijn dat het schadelijk is om van ze te verwachten dat ze kunnen ‘herstellen’.
Toch vindt het plaats, zegt hij.
En sterker: wat heeft de kwantitatieve behandelwijze iemand met een ernstige psychische aandoening te bieden?
In het kwantitatieve wetenschappelijke model, volgens grote randomised control trials uitmondend in DSM-categorieën, bepaalt de behandelaar welke behandeling de patiënt krijgt. Het succes van de behandeling is afhankelijk van diens therapietrouw. De patiënt krijgt voorlichting en psycho-educatie. Officieel beslissen patiënt en hulpverlener samen volgens het principe van shared decision making, maar in feite is er een grote ongelijkheid. Bovendien is het probleem, zegt Van Os, dat de professional moeite kan hebben om bepaalde dingen goed uit te leggen, niet in de laatste plaats omdat ze in wezen niet uitlegbaar zijn.
Zijn diagnosen goed uit te leggen?
Als de hulpverlener zegt: ‘U heeft schizofrenie’ en de patiënt vraagt: ‘Wat is dat?’ heeft de hulpverlener een probleem. Want het antwoord is; ‘Schizofrenie is een soort hypothese van een ziekte waarvan de criteria voortdurend veranderen.’
Bovendien is het belang van de diagnose discutabel. Onderzoek suggereert dat de fase van het kwalitatieve proces waarin de patiënt zich bevindt veel belangrijker is. Met name in het begin van het proces is het belangrijk om patiënten, die overweldigd zijn door hun klachten, laagdrempelig bij te staan. In deze fase is het niet handig om klaar te staan met een reeks van schizo-diagnosen en escalerende richtlijnen.
Wat is eigenlijk de zorgstandaard?
En hoewel de richtlijnen steeds gedetailleerder en rijker zijn geworden, zegt Van Os, is de praktijk van de gezondheidszorg aanmerkelijk kaler. ‘Hier komt behandeling van psychisch lijden in het merendeel van de gevallen neer op medicatie en enige begeleiding.’
Wat is, gegeven de schaarste aan behandelmogelijkheden in de GGZ, het minimum waar patiënten recht op hebben? Hoort bij de zorgstandaard dat patiënten met een depressie altijd een keuze moeten hebben tussen een antidepressivum en psychotherapie? Hebben mensen met een eerste psychotische episode altijd recht op toegang tot een ervaringsdeskundige om het proces van perspectief en adaptatie op gang te brengen? Niemand die het weet.
Naar een nieuw ziektebegrip bij schizo-diagnoses
En dan doet Van Os iets opmerkelijks. Hij blijft niet steken in de analyse en het constateren van wat er niet deugt: hij denkt dóór. En hij komt met oplossingen.
De diagnoses schizofrenie is zo beladen, en heeft in de media, in de volksmond en ook in de GGZ zo’n slechte naam als degeneratieve hersenziekte, dat daar alleréérst iets aan moet gebeuren, vindt hij. Zelfs mensen die volledig zijn hersteld zwijgen over hun psychiatrische verleden uit angst.
Toch blijkt keer op keer uit onderzoeken dat er een psychose-continuüm bestaat. Dat rond de 15-20% van grote onderzochte populaties psychotische ervaringen bleek te hebben gehad – 50 keer méér dan er patiënten zijn met de diagnose schizofrenie. Wat patiënten ervaren is weliswaar heftiger – kwantitatief anders – maar nog steeds onderdeel van de normale menselijke variatie.
Ook komen psychotische ervaringen voor bij mensen met een angststoornis of een depressie, iets wat volgens de huidige DSM niet kan.
Een psychose is in feite een ernstige verstoring van de aandachtsfocus
Van Os: ‘Wie goed luistert naar mensen die psychotische verschijnselen rapporteren valt het op dat die verstoring vaak iets te maken heeft met wat mensen hebben meegemaakt.’ Hij noemt een voorbeeld van iemand die psychotisch werd door een vroegere ervaring van gepest zijn:
‘Blijkbaar kunnen spoken, groot en klein, die in ons geheugen zijn begraven, onder bepaalde omstandigheden – bijvoorbeeld als we moe zijn en bepaalde middelen hebben gebruikt – de kop op steken en onze perceptie als het ware kapen.’
Omgevingsfactoren en vroegere trauma’s spelen een grote rol.
Wat al deze factoren – minderheidsstatus, verstedelijkt gebied, het ondergaan van trauma’s – met elkaar gemeen lijken te hebben is dat ze iemand in een positie brengen van relatieve vernedering, uitsluiting, anders zijn of social defeat.
Met als huiveringwekkende conclusie:
De rol van social defeat bij het ontstaan van psychose is des te belangrijker omdat, als men eenmaal een psychotische stoornis heeft, social defeat de norm wordt in de vorm van stereotypering, alsmede discriminatie, uitsluiting en verwaarlozing. Op deze manier kan social defeat niet alleen een rol spelen bij het ontstaan van een psychose maar ook bijdragen aan het voortduren ervan.
De enige oplossing, zegt van Os, is: het actief en overal normaliseren van psychotische ervaringen.
Hoe hij dat wil doen legde hij in october 2014 uit in een Ted-talk:
Naar een vragende diagnose
Van Os’ oplossing voor de opvang van mensen met een eerste psychose in de GGZ is simpel en doeltreffend.
Het huidige systeem van bejegening (omgaan met de cliënt) en diagnostiek is vervreemdend. Daarnaast weten we als hulpverleners, zegt hij, niet goed waar psychische klachten vandaan komen en ook niet hoe we ze moeten beïnvloeden. En aangezien het niet-weten overheerst past bescheidenheid. Bovendien sluit bescheidenheid goed aan bij de principes van empowerment van de patiënt.
Zijn voorstel is daarom dat de diagnosticerende hulpverlener zich vragend opstelt.
Zonder preconcepties. En dat het diagnostisch proces aldus wordt gereduceerd van 400 DSM-diagnosen tot 4 vragen:
1. Wat is er met je gebeurd?
2. Wat is je kwetsbaarheid en je weerbaarheid?
3. Waar wil je naartoe?
4. Wat heb je nodig?
Het is een dynamisch model, waarin mensen worden geïnterviewd over de situationele context van hun persoonlijke crisis. Symptomen reageren op de omgeving en op elkaar: de hulpverlener maar vooral de patiënt heeft inzicht nodig in de patronen van kwetsbaarheid en weerbaarheid, om helder te maken waar hij zelf invloed kan uitoefenen (herstel). Dat inzicht wil Van Os bevorderen met ‘ecologische zelfkwantificatie.’ Met apparaatjes en programma’s die inzicht geven in die patronen, waarmee de patiënt acief deelneemt aan zijn eigen diagnostische proces, en zijn eigen herstel.
De vragen: ‘Waar wil je naar toe?’ en ‘Wat heb je nodig?’ zorgen voor een vertaling naar concrete zorgbehoeften. Soms is het verminderen van een depressie een zorgbehoefte, soms veiligheid, soms naar school kunnen gaan, soms een afname van de bijwerkingen van medicatie. De zorgbehoeften lopen dwars door alle diagnoses heen.
Wie gaat dat allemaal veranderen?
Van Os windt nergens doekjes om, al zegt hij de dingen genuanceerd en fatsoenlijk. Volgens hem leidde de marktwerking, de fusies, de almaar toenemende controledwang en de topzware bureaucratie tot een steeds stroperigere hulpverlening. De DSM-verkokering en de superspecialisaties die daar het gevolg van zijn (een psychose-specialist gaat niet naar een angst-congres want dat is een ander vak) maken het zicht op de patiënt en wat hij nodig heeft nog troebeler.
En ondertussen verliest de hulpverlener zijn ‘ziel’ – precies dat wat hij nodig heeft ‘in het proces van helen dat patiënten met psychische klachten nodig hebben.’

En wie gaat het nou doen?
De zorgverzekeraar heeft met succes de kosten teruggedrongen die we met zijn allen uit de hand hebben laten lopen. Ambtenaren kunnen veel maar zijn niet inhoudsdeskundig. Het lijkt er op dat we zelf aan zet zijn.
Naar een nieuwe GGZ
Het geloof in de marktwerking schaffen we af, zegt Van Os. We hebben ook geen bruikbare analyse om te bepalen welke capaciteit de GGZ eigenlijk zou moeten hebben. We zitten met een onverklaarde regionale variatie in aanbod en het is onbekend hoeveel over- en onderbehandeling plaatsvindt: laten we het systeem van de grond af opnieuw inrichten, op basis van epidemiologische inzichten.
• Op basis van de huidige DSM komt per jaar 20% (!) van de bevolking in aanmerking voor een diagnose
• De GGZ heeft capaciteit voor pakweg 5%
• eHealth (via internet) en mHealth (via smartphone) kunnen laagdrempelige en goedkope oplossingen bieden voor zowel milde als ernstige klachten
• eHealth en mHealth moeten niet door elke instelling voor zich ontwikkeld worden, met alle geldverspilling vandien, maar centraal. De resultaten van experimenten zijn totnogtoe veelbelovend
• keer terug naar regiobudgetten op basis van een epidemiologisch rekenmodel
• vergelijk de uitgaven en resultaten van de regio’s – met de juiste epidemiologische correcties

En hoe beginnen we?
Helemaal aan het eind van zijn boek noemt Van Os één van de grootste problemen bij de behandeling van vroege psychosen: ze beginnen meestal in de adolescentie, maar de zorginstellingen zijn daar niet op ingericht. Helaas, stelt hij, ‘weet elke insider dat de aantrekkelijkheid van de gemiddelde GGZ-instelling voor de gemiddelde 18-jarige ongeveer nul is.’ Verlangend schrijft hij over de trendy, laagdrempelige Headspace-centra overal in Australië, waar jeugdigen tussen 12 en 25 die vast dreigen te lopen terecht kunnen.
Zover is het in Nederland nog niet. Toch moet de toegang tot de GGZ voor jongeren met een eerste psychose laagdrempeliger en aantrekkelijker.
Daarom is Van Os zelf vast begonnen. Elke week houdt hij een gratis online-spreekuur voor wie maar wil. Ook heeft hij een website opgezet, Psychosenet.nl, met informatie die psychoses normaliseert. Aan de website wordt nog volop gewerkt en in de komende tijd gaat hij allerlei tools publiceren die jongeren met aanleg voor psychoses helpen om hun eigen gezondheid te monitoren en bij te sturen.
Samenvatting
Van Os schreef een moedig, optimistisch en vooruitstrevend boek, waarin hij het hele zorg debacle van de afgelopen decennia helder analyseert. De GGZ zit zo klem tussen politieke, bureaucratische en commerciële eisen dat ze geen kant meer op kan. Een nieuw systeem, op basis van epidemiologische kennis, is zijn oplossing.
Voor de psychiatrie, en met name voor de Ernstige Psychische Aandoeningen, komt hij met praktische en menselijke voorstellen om de zorg te verbeteren. Hij wil een vragende diagnostiek, een zorgstandaard voor de GGZ en veel meer empowerment van de patiënt.
Empowerment kan ook door de patiënt inzicht te geven in hoe hij zijn symptomen zo goed mogelijk kan beheersen – via elektronische hulpmiddelen. En via laagdrempelige informatie – plus een informatie-offensief, zoals hij voorstelt in zijn TED-talk.
Wat nog ontbreekt
Ik heb de laatste jaren weinig boeken met zoveel instemming gelezen als dit. Toch is er nog een aanvulling nodig.
Eenzaamheid
Adolescenten en twintigers met een zogeheten vroegpsychose zijn kwetsbare mensen. Een psychose komt niet uit de lucht vallen, maar is het gevolg van een opeenstapeling aan eerder leed. Eén van de grootste problemen van zulke jongeren is eenzaamheid. Hoe goed een hulpverlener ook kan zijn, hoe bruikbaar een eHealth-programma ook kan blijken: het lost de eenzaamheid niet op. Daarvoor zijn andere dingen nodig.
Community
Jongeren met ernstige psychische aandoeningen hebben steun nodig. Niet alleen van hulpverleners, dat ene uurtje in de week, maar vooral van hun vrienden en familie, docenten of collega’s. Gestructureerd overleg met het hele netwerk én de jongere helpt iedereen: het maakt aan elk lid duidelijk wat er met de jongere aan de hand is en wat hij nodig heeft; de leden kunnen hulp aanbieden en de taken verdelen. De jongere krijgt méér begrip en steun, de situatie wordt genormaliseerd en de leden van het netwerk staan er niet alleen voor. Hoe dat werkt wordt uitgelegd in de documentaire Open Dialogue over een eigenwijs Fins stadje waar schizofrenie als diagnose praktisch verdween.
Wat kunnen we vanaf nu meteen doen?
• We praten nooit meer over schizo-diagnosen zonder het meteen óók over herstel te hebben.
• We stellen de meest menselijke vragen aan cliënten die zwaar lijden onder psychische aandoeningen: Wat is er met je gebeurd? Wat is je kwetsbaarheid – én je weerbaarheid? Waar wil je naartoe? Wat heb je nodig (of: hoe kun je daar komen?)
• We behandelen ieder mens dat lijdt alsof het onze eigen zoon, dochter, moeder, vader of partner was. Zonder vooroordelen, gewoon: met liefde.
• We steunen Van Os op social media en we verspreiden zijn ideeën. Léés dat boek.